- 4.0 Рейтинг
- 45449 Просмотров
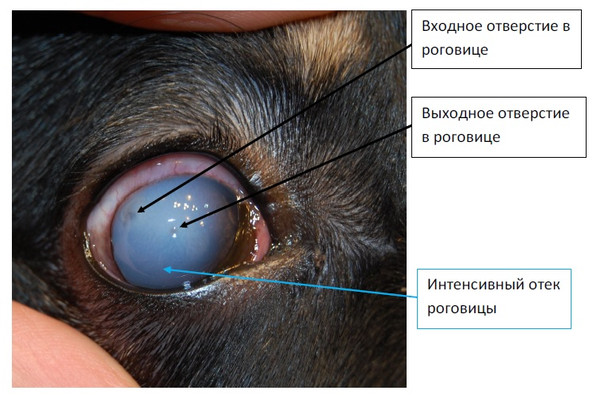
Мне пришлось столкнуться с ситуацией, когда необходимо было оказать экстренную помощь кошке с травмой глаза кошачьим когтем, а записаться к специалисту в клинику оказалось возможным только через три дня. Обычный ветеринар не мог провести обследование глазного яблока, для этого нужно специальное оборудование. Глаз помутнел, появилось размытое пятно молочного цвета.
Я понимала, что ждать три дня нельзя, нужно срочно оказать грамотную медицинскую помощь питомцу. Бороздя просторы Интернета мне удалось найти очень интересную статью на эту тему. Статья написана для специалистов и материал воспринимается тяжело непосвященному читателю, но мне очень нужно было понять что делать. Внимательно изучив статью стало ясно, что обследование необходимо, но пока независимо от тяжести нанесенной травмы нужно срочно провести "форсированную местную антибактериальную терапию фторхинолонами (ципровет по 2 кап. 6-8 раз в день) в комбинации с аминогликозидами (тобрекс, ирис по 1 кап. 6-8 раз в день) и корнеопротекторы (солкосерил, актовегин по 1 кап. 4-6 раз вдень)."
Я купила ципровет, ирис и солкосерил, составила почасовую схему лечения и регулярно закапывала глаз, чередуя препараты.
Когда мы попали на прием к офтальмологу, кошке обследовали глазное яблоко. Оказалось, что хрусталик не задет, оперировать глаз не было необходимости. И это во многом благодаря тому, что проведённая терапия помогла избежать инфицирования раны и значительного отёка роговицы глаза со всевозможными вытекающими осложнениями.
Доктор нам назначил наблюдение и лечение:
ципромед 4раза в день ещё 7 дней (то же действующее вещество что и в препарате ципровет, только это глазные капли для людей);
Индоколлир 4раза в день 7 -10 дней (глазные капли для людей);
актипол глазные капли до полного выздоровления;
баларпан-Н до полного выздоровления;
солкосерил глазной гель до полного выздоровления.
Лечились около месяца, и в результате всё прошло, глаз полностью восстановился.
Ниже статья, которой хочется поделиться с другими, вдруг кому-нибудь понадобится.
Тактика лечения травматической катаракты у мелких домашних животных
Авторы: Доцент А.Г.Шилкин, ординатор В.В. Олейник
Травматическая катаракта у собак и кошек серьезная офтальмопатология, приводящая, как правило, к слепоте пораженного глаза. В тяжелых случаях, при сочетанном поражении внутриглазных структур и отсутствии адекватного лечения, осложнения возникающие при травматической катаракте могут явиться причиной потери глаза как органа.
Основными факторами вызывающими травматическую катаракту являются проникающие ранения и контузионные повреждения глазного яблока.
Целью нашей работы явилось: Определение рациональной тактики микрохирургического и консервативного лечения травматической катаракты в зависимости от этиологии, локализации процесса и возраста животного.
Материалы и методы:
За последние 4 года нами наблюдалось 55 животных с травматической катарактой различной этиологии. У 43 животных катаракта развилась вследствие проникающих ранений глазного яблока. У 12 животных травматическая катаракта возникла после контузий глазного яблока. Возраст животных колебался от 2 месяцев до 15 лет.
Состояние переднего отрезка глаза определяли методом биомикроскопии при помощи налобного бинокулярного микроскопа. Состояние заднего отрезка глаза исследовали методом прямой и обратной бинокулярной офтальмоскопии с использованием линз 20 и 28 Д. Внутриглазное давление измеряли по стандартной методике тонометром Маклакова. Ультразвуковое сканирование интраокулярных структур и ретробульбарного пространства поводилось при помутнении внутренних сред глаза (гифема, гемофтальм и т.д.) на аппаратах Honda 2000 и Ausonics с применением сегментарных датчиков 7-7,5 МГц
Клиническая картина и дифференциальная диагностика травматической катаракты при проникающих ранениях глазного яблока.
Клиническая картина процесса зависит от характера проникающего ранения, степени инфицированности внутриглазных оболочек, тяжести повреждения интраокулярных структур. Наиболее опасными в плане развития септических осложнений, являются травмы роговицы, нанесенные кошачьими когтями, а они составляют абсолютное процентное большинство (80%) среди наблюдаемых нами молодых животных (Шилкин А. Г., Олейник В. В. 2004г.).
Перфорация, вызванная, повреждением кошачьими когтями чаще всего, наблюдается в верхнее-латеральном квадранте роговой оболочки. Незначительные периферические повреждения хрусталика, нанесенные кошачьими когтями довольно сложно диагностировать. Малый диаметр входного отверстия в роговице, локализация разрыва под радужной оболочкой и нормальная физиологическая глубина передней камеры создает картину видимого сохранения целостности хрусталика, а помутнение центральной оптической зоны развивается только спустя 4-6 дней.
Реже отмечаются корнеосклеральные разрывы в латеральном сегменте глазного яблока. Они характеризуются выпадением сосудистой оболочки и грыжей стекловидного тела.
Повреждения глазного яблока осколками стекла и другими режущими предметами имеют локализацию преимущественно в центральной зоне роговой оболочки. В месте перфорации роговица мутная, отечная, по периферии наблюдаются складки десцеметовой оболочки. При обширных повреждениях роговицы, ее отек может носить тотальный характер, что затрудняет визуализацию повреждения капсулы хрусталика и помутнение хрусталиковых волокон.
При биомикроскопии передней камеры отмечается уменьшение ее глубины, вплоть до полного отсутствия, вследствие истечения внутриглазной влаги или набухания хрусталиковых масс. Радужная оболочка в зоне пролапса отечна, нередко некротизирована.
Проникающие ранения острыми тонкими предметами, так же имеют центральную локализацию, и сопровождаются, незначительным отеком роговицы в зоне перфорации, что позволяет четко диагностировать повреждения хрусталика. Разрыв передней его капсулы в таких случаях имеет линейный характер и соответствует проекции повреждения. При набухании катаракты разрыв капсулы может увеличиваться до экваториальной зоны.
Однако значительно чаще при центральной или корнеосклеральной локализации травмы, у животных спустя 2-3 суток из-за отека роговицы, фибринозного экссудата в передней камере или зрачковых шварт точно определить место разрыва капсулы и степень повреждения хрусталика достаточно затруднительно. В подобных случаях точная диагностика возможна только интрооперационно после удаления ретрокорнеальных шварт из передней камеры.
Одним из важнейших показателей состояния структур глаза при травматической катаракте у человека (по данным Э.В. Егоровой) является изменение эндотелия роговицы. Сквозная травма приводит к потере до 30% эндотелиальных клеток, что может являться серьезной проблемой для восстановления прозрачности роговицы после хирургических вмешательств.
Мы не проводим подсчет ПЭК при травматической катаракте у животных, но видимые изменения состояния задних слоев поврежденной роговицы свидетельствуют о значительном снижении плотности эндотелиальных клеток, особенно при обширных травмах.
Тактика лечения при травматической катаракте определяется степенью набухания и помутнения хрусталиковых масс, которая зависит от ряда факторов:
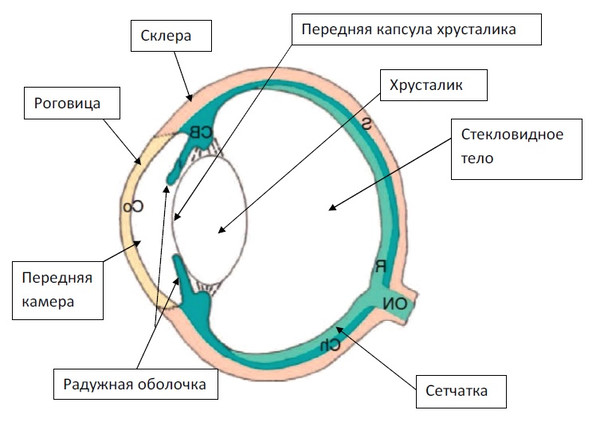
1. Величины отверстия в передней капсуле хрусталика. Если отверстие очень мало, к волокнам просачивается малое количество внутриглазной жидкости, которое пропитывает небольшой участок хрусталика, и помутнение может им ограничиться. Очаговое повреждение передней капсулы имеет шансы регенерировать, проникновение влаги прекратиться, в результате чего помутнение останется локализованным. Возможность регенерации капсулы хрусталика описана в гуманитарной офтальмологии Р.А. Гундорова, А.А. Малаев 1986 год., а так же отмечена собственными наблюдениями.
2. Локализация разрыва передней капсулы хрусталика. Если прободное отверстие расположено позади радужной оболочки, она может прикрыть отверстие, что будет так же препятствовать проникновению влаги к хрусталику.
У животных в возрасте до 1 года, и старше 1 года, течение раневого процесса и патологические изменения хрусталика после поникающих повреждений глаза имеет свои особенности, что определяет некоторые различия в тактике микрохирургического и консервативного лечения. У молодых животных проникающие ранения, сопровождающиеся, повреждением передней капсулы хрусталика в 80% случаев приводят к его набуханию и помутнению уже в первые часы после травмы. У 18 из 21 наблюдаемых, нами молодых животных развитие катаракты, происходило уже, через несколько часов, после травмы. Подобные явления обусловлены отсутствием плотных кортикальных пластинок, которые у взрослых животных проявляют некоторую устойчивость к гидротации, и повышенной тканевой реакции на резорбцию хрусталиковых белков камерной влаги. В результате проникновения камерной влаги в толщу хрусталика, блоки достаточно крупных, непрочно связанных между собой молодых хрусталиковых волокон начинают набухать и теряют свою прозрачность. В следствие гипергидротации сначала поражаются наружные, а затем и более глубокие слои хрусталика, принимающие консистенцию детрита.
Хрусталиковые волокна, попавшие в переднюю камеру, сохраняют свою прозрачность несколько часов, затем мутнеют и диагностируются как серые вязкие образования, окруженные нитями фибринозного или септического экссудата. Локализация хрусталиковых масс различна, они могут располагаться как в углу передней камеры, так и прилегать к роговичному разрыву.
Осложнения травматической катаракты.
Основные осложнения, приводящие к потере глаза – 1. развитие факогенной глаукомы и 2. факогенного панофтальмита.
Вторичная факоморфическая глаукома возникает из-за нарушения циркуляции внутриглазной влаги, так как набухший увеличившийся в объеме хрусталик вызывает зрачковый и ангулярный блок. Внутриглазная жидкость скапливается в стекловидном теле, повышая давление в заднем отделе глаза. Это приводит к атрофии зрительного нерва и полной необратимой потере зрительных функций вследствие нарушения его трофики.
Вторичная факолитическая глаукома наблюдается, как правило, у молодых животных. Это связано с увеличением в водянистой влаге белковых фракций распадающихся хрусталиковых масс, которые тромбируют дренажную систему угла передней камеры.
Гибель глазного яблока происходит в результате разрыва стафилемы склеры или аутоимунного панофтальмита.
Возникновение аутоимунного панофтальмита обусловлено лизисом внутриглазных оболочек за счет цитотоксического действия аминокислот хрусталика (цистеина, тирозина, глютаминовой и глютатионовой кислоты)
Тактика лечения.
Всем животным после офтальмологического обследования назначали форсированную местную антибактериальную терапию фторхинолонами (ципровет по 2 кап. 6-8 раз в день) в комбинации с аминогликозидами (тобрекс, ирис по 1 кап. 6-8 раз в день) и корнеопротекторы (солкосерил, актовегин по 1 кап. 4-6 раз вдень). При необходимости назначаем мидриатики или миотики (атропин, пилокарпин по 1 кап. 1-3 раза в день), а так же местные гипотензивные средства (тимоптик, арутимол по 1 кап 2-3 раза в день). Системная терапия включала в себя антибиотики цефалоспоринового ряда и фторхинолоны (кобактан, цифран, максаквин).
Мы в своей клинической практике за 5 лет наблюдали 7 животных в возрасте старше 1 года, с локализованными помутнениями хрусталика после проникающих травм роговицы и хрусталика. У 5 из них, травма была получена тонким острым предметом, а также кошачьими когтями. Повреждения локализовались в экваториальной зоне хрусталика, а у 2х животных игольчатые травмы в центральной зоне роговицы и хрусталика. Следует отметить, что всем животным было проведено терапевтическое лечение, ни у одного из этих животных травма не сопровождалась развитием эндоокулярной инфекции. Процесс локализации помутнения и регенерации тканей занимал около 2 недель. Мы наблюдали этих животных 1 год и более. На протяжении всего срока наблюдения глаза оставались стабильными, увеличения помутнения и явлений набухания хрусталика не отмечали.
Вопрос о целесообразности хирургического удаления катаракты в ургентном порядке в каждом конкретном случае решали индивидуально, в зависимости от состояния хрусталика и степени внутриглазного воспаления.
У молодых животных при явлениях набухания хрусталика и повышении внутриглазного давления, операция производится в экстренном порядке, так как набухание катаракты неизбежно ведет к развитию глаукомы, бувтальму и потере глаза. Ждать подобных осложнений нецелесообразно, а отсроченное вмешательство может снизить результаты хирургического лечения.
Показанием к одномоментной экстракции травматической катаракты и имплантации искусственного хрусталика служит отсутствие воспалительной реакции и сохранение целостности интраокулярных структур, а так же локализация разрыва передней капсулы на периферии. Однако решение о подобном хирургическом вмешательстве следует принимать с большой долей осторожности.
Техника операций при проникающей катаракте.
Нами было проведено 30 удалений хрусталика у животных с диагнозом проникающая травматическая катаракта.
Техника операции определялась в зависимости от локализации ранения роговицы и глубины повреждения эндоокулярных структур.
При травмах локализованных, в периферических участках роговицы в месте перфорации на первом этапе шпателем удаляли грануляционные и некротизированные участки радужной оболочки. Свежие травмы (до 2 суток) характеризовались отсутствием рубцовых передних синехий и некротических изменений со стороны наружной поверхности радужки. Пролабированную радужную оболочку отслаивали от роговицы на всем протяжении. Остроконечными ножницами у корня радужки проводили базальную иридэктомию. Во избежание кровотечения, бранши ножниц направляли параллельно ходу сосудов радужки. После вкола ножниц на всю глубину радужки, бранши осторожно раздвигали, не разрезая тканей радужки, при этом площадь базальной иридэктомии составляла не более 2 мм2.. Удаление пигмента, достаточно выраженного у молодых животных, поводили путем ирригации передней камеры физиологическим раствором. На роговицу накладывали узловатые швы 7-8/0. Переднюю камеру восстанавливали до незначительной гипертензии.
Затем в противоположном сегменте роговицы остроконечным алмазным ножом производили разрез соответствующий предполагаемому размеру извлекаемого хрусталика. Вскрытие передней капсулы осуществляли цистотомом. Отсутствие сформированного ядра хрусталика (у молодых животных) является показанием к аспирации хрусталиковых масс через разрез длиной не более 3мм, при помощи двухканальной системы. Операционную зону роговицы закрывали узловатыми швами 8/0.
Наличие спаек радужной оболочки и роговицы в месте ее выпадения на участке 2-3 мм требует иссечения, и введения воздуха в переднюю камеру с целью создания гипертонуса и предотвращения кровотечения. При пролапсах радужной оболочки более 3-4мм после ее иссечения обычно возникает массированное кровотечение, которое можно купировать тампонадой воздуха в переднюю камеру и обильным орошением геморрагий растворами вазоконстрикторов. После иссечения сектора радужной оболочки в передней камере образуется тотальная гифема, сводящая к минимуму эффективность проведенного хирургического вмешательства.
Наличие раны роговицы большой протяженности в центральном или периферическом сегменте предполагает иную тактику удаления хрусталика. Через травматическую рану роговицы удаляем ретрокорнеальные шварты, сгустки фибрина и организованные геморрагии из передней камеры. Под большим увеличением микроскопа уточняем локализацию разрыва передней капсулы хрусталика. При стромальном отеке роговицы для облегчения визуализации края раны осторожно раздвигаем пинцетом типа колибри, избегая избыточного давления на роговицу и хрусталик. В месте обнаруженного разрыва передней капсулы остроконечными ножницами проводим разрез, соответствующий направлению разрыва роговицы. Через раневое отверстие хрусталиковые массы аспирируем при помощи двухканальной системы. При сформированном ядре производим расширение доступа необходимой протяженностью для удаления хрусталика. Шпателем хрусталик ротируем вверх и выводим за пределы передней камеры. Данная манипуляция требует особой осторожности. При избыточной тракции хрусталика, возможен разрыв задней капсулы и выпадение стекловидного тела. Оставшиеся в передней камере хрусталиковые массы аспирируем с помощью двухканальной системы. При сформированном ядре количество масс, как правило, умеренное, однако их аспирация затруднена из-за помутнения роговицы. Центральные раны роговицы иногда сопровождаются разрывом зрачковой диафрагмы. С целью формирования физиологической формы зрачка, мы проводили иридопластику открытым способом. После этого операционная рана роговицы герметизируется одиночными швами 7-8/0. Расстояние между швами составляет 1мм., независимо от зоны роговицы. В случае развития очагов септической кератомаляции пораженные корнеальные ткани иссекаем, а для закрытия дефекта более 3-4 мм. используем пересадку искусственного трансплантата, с одномоментным удалением травматической катаракты. Методика хирургического вмешательства подробно описана в нашей статье “Одномоментная пересадка искусственной роговицы с экстракцией катаракты через малый разрез при проникающей травме глазного яблока”.
Интраоперационные осложнения.
Нами было прооперировано 30 животных с использованием как центрального, так и периферического доступа к хрусталику через корнеальный разрез. Основными интраоперационными осложнениями являлись:
1. Разрыв задней капсулы хрусталика с выпадением стекловидного тела в момент выведения ядра хрусталика при центральной локализации травматического дефекта (2 животных). Обоим животным потребовалось проведение передней витректомии. В последующем на одном глазу возник панофтальмит, на втором вторичная терминальная глаукома с явлениями бувтальма. Оба глаза пришлось энуклеировать в разные сроки.
2. Кровотечение из сосудов радужной оболочки в той или иной мере, возникало у большинства животных в момент удаления нежизнеспособных участков радужки в месте ее пролапса. Обширное кровотечение из сосудов радужной оболочки наблюдали у 6 животных. Во всех случаях оно было купировано введением воздуха в переднюю камеру, наложением гемостатической губки и обильной ирригацией раны растворами ангиоконстрикторов и гемостатиков.
Послеоперационный период.
Явления послеоперационного иридоциклита различной тяжести наблюдали у 16 животных. Иридоциклит характеризовался явлениями асептического экссудата в передней камере. Воспалительные реакции, в виде выраженного фибринозного воспаления с образованием шварт, тянущихся от радужной оболочки через переднюю камеру в зону операционного разреза отмечали у 4 животных с обширной раной по центру роговицы, некрозом радужной оболочки, протяженным разрывом передней капсулы хрусталика, выходом хрусталиковых волокон в переднюю камеру, значительным временем прошедшим, с момента травмы 3 - 4 дня. У 2 из 4 животных воспалительные реакции удалось купировать медикаментозно, назначением дополнительных стероидных препаратов в виде парабульбарных инъекций. Последствием перенесенного воспаления явилось образование задних синехий у 2-х животных и фибринозной зрачковой мембраны, потребовавшей рассечения при снятии роговичных швов.
Септический панофтальмит развился у 2-х животных, попавшими на прием через 4 и 5 дней после получения проникающих ранений нанесенных, кошачьими когтями. Следует отметить, что предоперационное состояние было весьма тяжелым, а операции были проведены по настоянию владельцев, в качестве попытки сохранения глаза как органа, без восстановления зрительных функций.После операционного вмешательства на 5 день у обоих животных, несмотря, на системную и местную антибиотикотерапию, развился септический панофтальмит, что потребовало энуклеации.
Еще одним серьезным послеоперационным осложнением явилось развитие вторичной гипертензии у 5 животных, в результате образования круговых передних синехий в предоперационном периоде. Рассечение синехий во время операции привело к положительному результату у 3 животных. А у 2 животных отсеченные ткани радужки образовали спайки с задней капсулой хрусталика, в результате чего возник бомбаж радужной оболочки и зрачковый блок. Гипертензия развилась достаточно быстро. Медикаментозное лечение, направленное на снижение внутриглазного давления, желаемого результата не принесло, развился бувтальм, через 14 дней этим 2-м животным была проведена энуклеация.
У остальных животных послеоперационный период протекал соответственно тяжести и объему полученной травмы. Адаптация швов была полной. Глубина передней камеры в условиях афакии превышала физиологическую на 2-3мм.. Отек роговицы регрессировал начиная с 7 дня и исчезал полностью к 18-21 дню. У животных с тотальным предоперационным отеком роговицы рубцевание операционной раны носило более грубый и длительный характер. Воспалительная реакция продолжалась до 10 дня и характеризовалась некоторой опалесценцией влаги передней камеры и синдромом Тиндаля. В передней камере присутствовал фибринозный экссудат, рассасывающийся в сроки до 14 дней. У 10% животных отмечалось наличие задних синехий локального сегментарного типа. Задняя капсула оставалась интактной у 70% животных.
Контузионная катаракта.
Чаще всего (80% случаев) контузионная катаракта регистрируется у собак брахиоцефалических пород. Основными факторами вызывающими травматическую контузионную катаракту являются ушибы головы и непосредственно глазного яблока, а так же непроникающие укусы другими животными.
Клинически, при контузии глаза, как правило, наблюдается гематома век, субконъюнктивальные кровоизлияния, гифема различной степени выраженности, вторичный иридоциклит, гемофтальм различной степени. В тяжелых случаях эхологически диагностируется разрыв склеры с выпадением сосудистой оболочки. Контузионный разрыв склеры чаще всего локализуется в экваториальной зоне, позади апоневрозов глазных мышц, где склера наиболее тонкая. Разрыв склеры биомикроскопически не определяется. Косвенно на него может указывать, тотальная гифема, в сочетании с выраженной гипотонией глаза.
Состояние хрусталика при контузионных травмах глаза легкой и средней степени тяжести характеризуется отсутствием нарушением целостности передней капсулы. Травматическая катаракта развивается в сроки от нескольких часов до 10 дней, в зависимости от характера контузии. При тяжелых контузиях у 30% животных наблюдается сублюксация или люксация хрусталика в стекловидное тело.
Тактика лечения
При контузионных катарактах хирургическое вымывание гифемы проводим только в свежих случаях (не более суток с момента получения травмы). Ургентное удаление мутного хрусталика не производим.
Основное лечение направлено на купирование воспалительных явлений и сосудистых нарушений во внутриглазных оболочках. Для купирования, воспалительных реакций назначаем инстилляции препаратов антимикробного действия - ципровет, тобрекс, ирис, колбиоцин по 1-2 кап. 4-6 раз вдень; кортикостероиды – пренацид, дексаметазон по1 кап.3-4 раза в день; нестероидные противовоспалительные – наклоф, индоколлир по 1 кап.2-4 раза в день. С целью снятия болевого компонента, и профилактики задних сенехий, назначаем мидриатики – атропин или тропикамид, под контролем внутриглазного давления. Среди сосудистых препаратов используем 1% раствор эмоксипина. Общее лечение включает терапию системными гемостатическими и ангиопротективными препаратами –аминокапроновая кислота, этамзилат.
При отслойке сосудистой оболочки, хирургическое лечение не производим. 3 года назад мы повели 3 операции задней трепанации склеры у собак с ОСО 6-12 мм. подтвержденных УЗИ. Положительный эффект не наблюдался ни в одном случае. Наоборот отмечалось резкое обострение увеита, отека сосудистой оболочки. У 2 из 3 собак после проведенной операции произошел тотальный гемофтальм и субатрофия глазного яблока.
Результаты лечения.
После проведенного лечения у 6 из 12 животных признаки воспаления купировались полностью, гифема резорбировалась, внутриглазное давление находилось в пределах физиологической нормы. У 2х животных в стекловидном теле эхографически определяли отложения фибрина.
Оперативное вмешательство провели спустя 2 месяца после купирования клинических признаков воспалительного процесса.
Экстракцию катаракты с имплантацией ИОЛ осуществляли по стандартной методике экстракапсулярной экстракции катаракты через роговичный разрез. У большинства животных оперативное вмешательство проходило без осложнений. В одном случае вследствие скрытого подвывиха хрусталика образовалась небольшая грыжа стекловидного тела в верхнем сегменте. После передней витректомии хрусталик имплантировали на остатки задней капсулы, опорные элементы гаптической части на 90% исключают проблемы с фиксацией ИОЛ.
Из послеоперационных осложнений следует отметить возникновение у 1 животного реактивного иридоциклита и ОСО 2мм., купированных медикаментозно.
У остальных животных послеоперационный период протекал спокойно. Из особенностей нужно отметить несколько более выраженную фибринозную реакцию в передней камере, потребовавшую дополнительной парабульбарной стероидной терапии.
У 4 животных наблюдаемых после тяжелой контузии глазного яблока с разрывами склеры и выпадением внутренних оболочек глаза, послераневой процесс протекал достаточно тяжело. Наблюдалась устойчивая гипотония, рецидивирующая гифема, вторичный геморрагический увеит. Травматическая катаракта характеризовалась полным помутнением хрусталика. У одной собаки отмечалась люксация хрусталика 4 степени в стекловидное тело, у 2х произошла сублюксация хрусталика 2-3 степени. Несмотря на проводимые терапевтические мероприятия у 2 из 4 животных исходом контузии была субатрофия глазного яблока, сформировавшаяся в течении 2х месяцев. Этим животным была проведена эвисцерация или энуклеация.
У 2 из 6 собак посттравматический период протекал более благоприятно. Внутриглазное давление удалось сохранить в пределах физиологической нормы, явления субатрофии не отмечали. При проведении В-скана визуализировался гемофтальм и тракционная отслойка сетчатки. В передней камере геморрагический увеит и гифема носили периодический характер. На передней капсуле хрусталика диагностировалась зрачковая мембрана.
Животные длительное время получали местное лечение стероидами, мидриатиками. Хирургическое лечение этим животным не поводилось в силу воспалительных реакций в передней камере и наличия отслойки сетчатки.
Заключение
Травматическая катаракта тяжелая патология, требующая в большинстве случаев оперативного вмешательства. Метод лечения напрямую зависит от локализации и протяженности травматической раны, а так же степени повреждения интраокулярных структур и возраста животного. У молодых животных травматическая катаракта характеризуется явлениями набухания хрусталика, что требует немедленного хирургического вмешательства. Количество осложнений зависит не столько от тяжести процесса, сколько от своевременного оказания врачебной помощи.
Источник: материалы Московского международного ветеринарного конгресса
Summary
A.G.Shilkin, V.V.Oleinik: Tactics of operative and conservative treatment of a traumatic cataract at fine pets.
The veterinary ophthalmologic centre of clinic “Eskulap”.
Traumatic cataract, the heavy pathology demanding, as a rule operative treatment. Results of treatment depend on a damage rate of an eye, age of an animal and term of the reference to the veterinary expert.